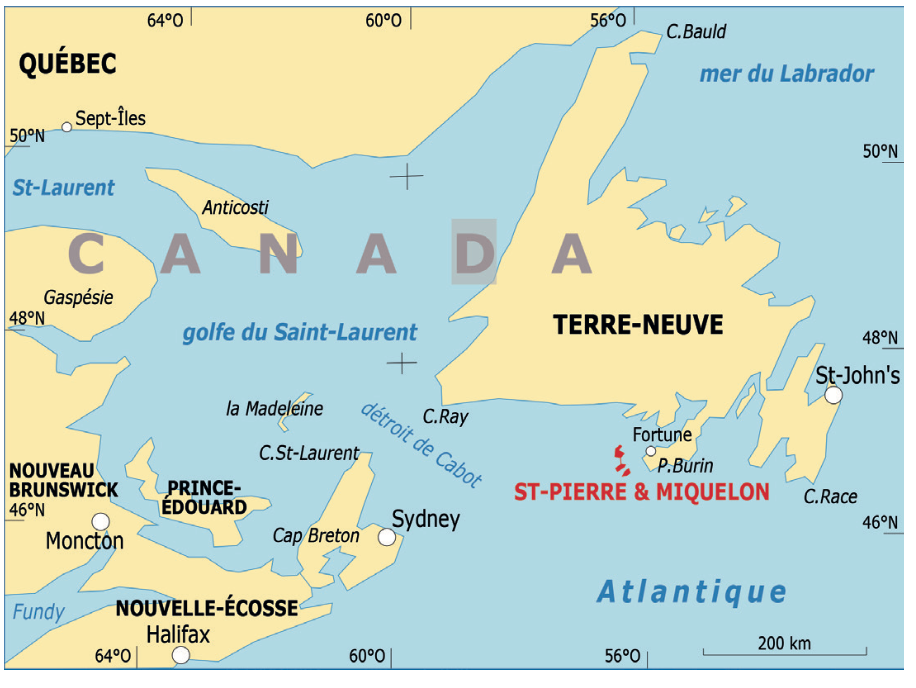
Pourriez-vous, pour commencer, nous présenter le Centre Hospitalier François Dunan (CHFD) et son implantation sur Saint-Pierre-et-Miquelon ?
Patrick Lambruschini : L’archipel de Saint-Pierre-et-Miquelon compte un peu moins de 6 000 habitants, répartis sur deux îles principales : environ 5 200 à Saint-Pierre et près de 600 à Miquelon-Langlade. Le Centre Hospitalier François Dunan est le seul établissement public de santé du territoire, et il est implanté sur les deux îles. À Miquelon, nous disposons d’un centre médical doté d’une petite officine, d’un médecin généraliste également en charge de la médecine d’urgence, et d’une équipe composée d’ambulanciers, d’aides-soignants et d’infirmiers. Ces derniers assurent également la prise en charge des sept places de SSIAD (services de soins infirmiers à domicile) de Miquelon-Langlade. La population de la commune pouvant atteindre jusqu’à 1 500 habitants durant la période estivale, nous mettons également en place une infirmerie saisonnière dans le sud de l’île, opérée par nos infirmiers, des infirmiers en pratique avancée (IPA), ainsi que des sapeurs-pompiers du territoire.
Quelle est la situation à Saint-Pierre ?
C’est là qu’est implanté le site principal du CHFD, dans un bâtiment moderne construit en 2010 et officiellement inauguré en 2014. Si la structure est globalement de bonne facture, certains aspects de sa conception se sont révélés inadaptés aux conditions climatiques particulières de l’archipel, ce qui a donné lieu à un contentieux en cours. Néanmoins, l’ensemble reste récent et fonctionnel. L’établissement, à vocation de médecine, chirurgie et obstétrique (MCO), dispose d’une capacité de 35 lits. Il comprend une maternité labellisée IHAB (Initiative hôpital ami des bébés), un service d’urgences, un SMUR, un SAMU, un laboratoire de biologie médicale et un service d’imagerie – les seuls présents sur le territoire – ainsi qu’un bloc opératoire, un plateau de consultations externes et un service de dialyse.
Vous avez ici recours à la télédialyse…
Notre service de dialyse dispose de quatre postes permettant la prise en charge des patients nécessitant un suivi régulier, bien que le centre ne compte pas de néphrologue sur site. Pour répondre à ce besoin, nous nous appuyons sur la télémédecine, via un partenariat solide avec les néphrologues de l’association Écho des Pays de la Loire, basés au Mans. Les séances de dialyses, généralement organisées les lundis, mercredis et vendredis, sont accompagnées à distance par un néphrologue connecté en temps réel, qui suit l’évolution de chaque patient. Mis en place dès 2013, ce dispositif de télédialyse fait partie des premiers projets de télémédecine à avoir été déployés à une telle échelle. Il permet aujourd’hui à plusieurs habitants de l’archipel de bénéficier de leur traitement localement, sans avoir à être transférés au Canada ou en Hexagone.
Quelles sont les spécialités médicales présentes au CHFD ?
Le CHFD compte dans ses effectifs permanents notamment un chirurgien, un anesthésiste, un radiologue, un biologiste, deux médecins « internistes », un psychiatre, un pédopsychiatre, trois pharmaciens et trois urgentistes. Depuis un an, nous accueillons également deux internes de 4e et 5e année de médecine générale. Pour les autres spécialités, nous faisons appel à des praticiens extérieurs dans le cadre de missions temporaires. C’est en ce sens que notre plateau de consultations externes joue un rôle central : il accueille chaque année près de 60 missions médicales et chirurgicales, couvrant une vingtaine de spécialités. ORL, OPH, gastro-entérologues, cardiologues… Ces médecins venus de l’Hexagone interviennent sur des périodes d’une à trois semaines, et peuvent revenir plusieurs fois dans l’année, en fonction des besoins de la population.
Combien de consultations de ce type sont réalisées chaque année ?
Chaque année, environ 8 000 consultations spécialisées sont réalisées au CHFD. Ce chiffre est rendu possible grâce à des partenariats solides noués avec de nombreux professionnels de santé, cabinets libéraux et établissements hospitaliers de l’Hexagone. Nous collaborons notamment avec le CHU de Rennes pour un large éventail de spécialités, ainsi qu’avec le Centre Eugène Marquis, également à Rennes, pour la prise en charge oncologique. En psychiatrie, nous travaillons étroitement avec le GHU Paris psychiatrie & neurosciences et le centre hospitalier Guillaume Régnier (CHGR) de Rennes. Pour la néphrologie, nous bénéficions de l’expertise de l’association Écho. D’autres partenariats importants incluent l’hôpital Foch (urologie) et le CHU de Besançon, pour la neurologie. C’est avec ce dernier que nous avons mis en place, il y a quelques années, un service de télé-AVC. Ce dispositif, adossé à un plateau technique dédié et bénéficiant de la présence d’un neurologue connecté en temps réel, permet de poser un diagnostic à distance en cas d’AVC, garantissant ainsi une prise en charge rapide et adaptée, malgré l’éloignement géographique.
Outre l’activité de MCO et les consultations spécialisées, quels sont les autres champs d’action du CHFD ?
Ils sont nombreux, d’autant que le CHFD constitue le seul établissement public de santé sur l’ensemble du territoire. À ce titre, il assure une large palette de missions. Le centre hospitalier gère notamment une Unité de soins longue durée (USLD) de 18 lits, ainsi qu’un EHPAD de 42 lits, répartis entre 17 de long séjour et 25 places d’hébergement permanent. S’y ajoutent un SSIAD de 25 places, deux Centres médico-psychologiques (CMP) l’un pour les adultes et l’autre pour les enfants et adolescents, et une pharmacie d’officine. Cette dernière constitue d’ailleurs l’une des particularités du CHFD : par dérogation au Code de la santé publique, l’établissement est en effet gestionnaire de la principale officine pharmaceutique de l’archipel, une configuration rare en France.
Si une urgence ne peut être traitée au CHFD, quels sont les protocoles en place ?
En cas d’urgence vitale ne pouvant être prise en charge sur site, une évacuation sanitaire est organisée vers le Canada. Le transfert est alors effectué par la compagnie aérienne locale, avec systématiquement un médecin et un infirmier à bord pour accompagner le patient. Lorsque cette option n’est pas disponible – en raison de l’indisponibilité d’un avion ou de conditions météorologiques défavorables –, nous pouvons faire appel à une compagnie aérienne privée canadienne, voire à l’hélicoptère de forces armées canadiennes. Le même protocole s’applique aux évacuations en provenance de Miquelon. Si la situation le permet, un transfert maritime est privilégié. Dans le cas contraire, nous pouvons avoir recours à un transporteur aérien privé.
Qu’en est-il des échantillons biologiques qui ne peuvent être analysés sur place ?
Lors de la crise sanitaire, le CHFD ne disposant alors pas d’automate pour les tests PCR, nous avions temporairement eu recours à un laboratoire privé situé à Halifax, au Canada. Mais cette organisation répondait à un contexte exceptionnel. En temps normal, les analyses que notre laboratoire de biologie médicale ne peut traiter sont acheminées vers des établissements situés principalement à Paris ou à Lyon. À l’inverse, nous recevons depuis la métropole les poches de sang nécessaires aux transfusions, car l’archipel ne dispose pas d’un Établissement français du sang. Cette organisation s’appuie sur un circuit logistique rigoureux, pour garantir la sécurité et la traçabilité des produits sanguins.
Vous avez évoqué, plus haut, la mise en place d’outils de télémédecine avancés, comme la télé-AVC ou la télédialyse. En quoi ces nouvelles technologies peuvent-elles, selon vous, continuer à répondre aux enjeux spécifiques des établissements d’Outre-mer ?
Ces outils de télémédecine représentent une réponse concrète au manque de spécialistes sur place, tout en garantissant une prise en charge de qualité pour les patients. Ils sont devenus essentiels pour maintenir un haut niveau de soins dans des territoires isolés comme le nôtre. Mais au-delà de la télémédecine en elle-même, il est impératif d’investir dans des équipements modernes et performants, afin d’offrir un environnement de travail attractif pour les praticiens venant en mission. Prenons en exemple la mise en place du dispositif de télé-AVC : nous avons dû acquérir un scanner de dernière génération et installer une plateforme de télémédecine directement en salle de déchocage. Ce sont des investissements lourds, mais indispensables si l’on souhaite garantir aux habitants une équité d’accès aux soins. Et je crois qu’il faut aller encore plus loin. L’intelligence artificielle représente, à mes yeux, une opportunité majeure pour libérer du temps médical et soignant et améliorer encore la qualité et la rapidité des prises en charge.
Qu’en est-il du financement ?
Nous faisons face aux mêmes contraintes budgétaires que l’ensemble des établissements publics de santé en France. Toutefois, notre situation est encore plus particulière du fait du statut spécifique de Saint-Pierre-et-Miquelon. N’étant rattaché à aucune région, le territoire ne bénéficie pas des enveloppes habituellement allouées aux Agences Régionales de Santé (ARS). Cela rend le montage financier des projets plus complexe, mais ils restent réalisables grâce au recours à l’emprunt lorsque cela s’avère nécessaire.
Le mot de la fin ?
Face aux enjeux spécifiques de Saint-Pierre-et-Miquelon, et plus largement de l’Outre-mer, il est essentiel de renforcer les partenariats avec d’autres établissements de santé. Le recours aux nouvelles technologies constitue également un levier incontournable pour améliorer l’accès aux soins et garantir une prise en charge de qualité, au plus près des patients. Comme partout en France, nous devons également poursuivre l’évolution vers une médecine plus ambulatoire, en particulier pour la prise en charge gériatrique. Enfin, la prévention doit devenir une priorité stratégique. Mais elle ne peut être pensée de manière uniforme : les messages doivent être adaptés aux réalités locales. On ne parle pas de santé publique de la même manière à Paris, à Saint-Pierre-et-Miquelon, à Futuna ou en Guyane. Pour être efficaces, les actions de prévention doivent s’ancrer dans les spécificités culturelles, sociales et géographiques de chaque territoire.
> Article paru dans Hospitalia #69, édition de mai 2025, à lire ici
Patrick Lambruschini : L’archipel de Saint-Pierre-et-Miquelon compte un peu moins de 6 000 habitants, répartis sur deux îles principales : environ 5 200 à Saint-Pierre et près de 600 à Miquelon-Langlade. Le Centre Hospitalier François Dunan est le seul établissement public de santé du territoire, et il est implanté sur les deux îles. À Miquelon, nous disposons d’un centre médical doté d’une petite officine, d’un médecin généraliste également en charge de la médecine d’urgence, et d’une équipe composée d’ambulanciers, d’aides-soignants et d’infirmiers. Ces derniers assurent également la prise en charge des sept places de SSIAD (services de soins infirmiers à domicile) de Miquelon-Langlade. La population de la commune pouvant atteindre jusqu’à 1 500 habitants durant la période estivale, nous mettons également en place une infirmerie saisonnière dans le sud de l’île, opérée par nos infirmiers, des infirmiers en pratique avancée (IPA), ainsi que des sapeurs-pompiers du territoire.
Quelle est la situation à Saint-Pierre ?
C’est là qu’est implanté le site principal du CHFD, dans un bâtiment moderne construit en 2010 et officiellement inauguré en 2014. Si la structure est globalement de bonne facture, certains aspects de sa conception se sont révélés inadaptés aux conditions climatiques particulières de l’archipel, ce qui a donné lieu à un contentieux en cours. Néanmoins, l’ensemble reste récent et fonctionnel. L’établissement, à vocation de médecine, chirurgie et obstétrique (MCO), dispose d’une capacité de 35 lits. Il comprend une maternité labellisée IHAB (Initiative hôpital ami des bébés), un service d’urgences, un SMUR, un SAMU, un laboratoire de biologie médicale et un service d’imagerie – les seuls présents sur le territoire – ainsi qu’un bloc opératoire, un plateau de consultations externes et un service de dialyse.
Vous avez ici recours à la télédialyse…
Notre service de dialyse dispose de quatre postes permettant la prise en charge des patients nécessitant un suivi régulier, bien que le centre ne compte pas de néphrologue sur site. Pour répondre à ce besoin, nous nous appuyons sur la télémédecine, via un partenariat solide avec les néphrologues de l’association Écho des Pays de la Loire, basés au Mans. Les séances de dialyses, généralement organisées les lundis, mercredis et vendredis, sont accompagnées à distance par un néphrologue connecté en temps réel, qui suit l’évolution de chaque patient. Mis en place dès 2013, ce dispositif de télédialyse fait partie des premiers projets de télémédecine à avoir été déployés à une telle échelle. Il permet aujourd’hui à plusieurs habitants de l’archipel de bénéficier de leur traitement localement, sans avoir à être transférés au Canada ou en Hexagone.
Quelles sont les spécialités médicales présentes au CHFD ?
Le CHFD compte dans ses effectifs permanents notamment un chirurgien, un anesthésiste, un radiologue, un biologiste, deux médecins « internistes », un psychiatre, un pédopsychiatre, trois pharmaciens et trois urgentistes. Depuis un an, nous accueillons également deux internes de 4e et 5e année de médecine générale. Pour les autres spécialités, nous faisons appel à des praticiens extérieurs dans le cadre de missions temporaires. C’est en ce sens que notre plateau de consultations externes joue un rôle central : il accueille chaque année près de 60 missions médicales et chirurgicales, couvrant une vingtaine de spécialités. ORL, OPH, gastro-entérologues, cardiologues… Ces médecins venus de l’Hexagone interviennent sur des périodes d’une à trois semaines, et peuvent revenir plusieurs fois dans l’année, en fonction des besoins de la population.
Combien de consultations de ce type sont réalisées chaque année ?
Chaque année, environ 8 000 consultations spécialisées sont réalisées au CHFD. Ce chiffre est rendu possible grâce à des partenariats solides noués avec de nombreux professionnels de santé, cabinets libéraux et établissements hospitaliers de l’Hexagone. Nous collaborons notamment avec le CHU de Rennes pour un large éventail de spécialités, ainsi qu’avec le Centre Eugène Marquis, également à Rennes, pour la prise en charge oncologique. En psychiatrie, nous travaillons étroitement avec le GHU Paris psychiatrie & neurosciences et le centre hospitalier Guillaume Régnier (CHGR) de Rennes. Pour la néphrologie, nous bénéficions de l’expertise de l’association Écho. D’autres partenariats importants incluent l’hôpital Foch (urologie) et le CHU de Besançon, pour la neurologie. C’est avec ce dernier que nous avons mis en place, il y a quelques années, un service de télé-AVC. Ce dispositif, adossé à un plateau technique dédié et bénéficiant de la présence d’un neurologue connecté en temps réel, permet de poser un diagnostic à distance en cas d’AVC, garantissant ainsi une prise en charge rapide et adaptée, malgré l’éloignement géographique.
Outre l’activité de MCO et les consultations spécialisées, quels sont les autres champs d’action du CHFD ?
Ils sont nombreux, d’autant que le CHFD constitue le seul établissement public de santé sur l’ensemble du territoire. À ce titre, il assure une large palette de missions. Le centre hospitalier gère notamment une Unité de soins longue durée (USLD) de 18 lits, ainsi qu’un EHPAD de 42 lits, répartis entre 17 de long séjour et 25 places d’hébergement permanent. S’y ajoutent un SSIAD de 25 places, deux Centres médico-psychologiques (CMP) l’un pour les adultes et l’autre pour les enfants et adolescents, et une pharmacie d’officine. Cette dernière constitue d’ailleurs l’une des particularités du CHFD : par dérogation au Code de la santé publique, l’établissement est en effet gestionnaire de la principale officine pharmaceutique de l’archipel, une configuration rare en France.
Si une urgence ne peut être traitée au CHFD, quels sont les protocoles en place ?
En cas d’urgence vitale ne pouvant être prise en charge sur site, une évacuation sanitaire est organisée vers le Canada. Le transfert est alors effectué par la compagnie aérienne locale, avec systématiquement un médecin et un infirmier à bord pour accompagner le patient. Lorsque cette option n’est pas disponible – en raison de l’indisponibilité d’un avion ou de conditions météorologiques défavorables –, nous pouvons faire appel à une compagnie aérienne privée canadienne, voire à l’hélicoptère de forces armées canadiennes. Le même protocole s’applique aux évacuations en provenance de Miquelon. Si la situation le permet, un transfert maritime est privilégié. Dans le cas contraire, nous pouvons avoir recours à un transporteur aérien privé.
Qu’en est-il des échantillons biologiques qui ne peuvent être analysés sur place ?
Lors de la crise sanitaire, le CHFD ne disposant alors pas d’automate pour les tests PCR, nous avions temporairement eu recours à un laboratoire privé situé à Halifax, au Canada. Mais cette organisation répondait à un contexte exceptionnel. En temps normal, les analyses que notre laboratoire de biologie médicale ne peut traiter sont acheminées vers des établissements situés principalement à Paris ou à Lyon. À l’inverse, nous recevons depuis la métropole les poches de sang nécessaires aux transfusions, car l’archipel ne dispose pas d’un Établissement français du sang. Cette organisation s’appuie sur un circuit logistique rigoureux, pour garantir la sécurité et la traçabilité des produits sanguins.
Vous avez évoqué, plus haut, la mise en place d’outils de télémédecine avancés, comme la télé-AVC ou la télédialyse. En quoi ces nouvelles technologies peuvent-elles, selon vous, continuer à répondre aux enjeux spécifiques des établissements d’Outre-mer ?
Ces outils de télémédecine représentent une réponse concrète au manque de spécialistes sur place, tout en garantissant une prise en charge de qualité pour les patients. Ils sont devenus essentiels pour maintenir un haut niveau de soins dans des territoires isolés comme le nôtre. Mais au-delà de la télémédecine en elle-même, il est impératif d’investir dans des équipements modernes et performants, afin d’offrir un environnement de travail attractif pour les praticiens venant en mission. Prenons en exemple la mise en place du dispositif de télé-AVC : nous avons dû acquérir un scanner de dernière génération et installer une plateforme de télémédecine directement en salle de déchocage. Ce sont des investissements lourds, mais indispensables si l’on souhaite garantir aux habitants une équité d’accès aux soins. Et je crois qu’il faut aller encore plus loin. L’intelligence artificielle représente, à mes yeux, une opportunité majeure pour libérer du temps médical et soignant et améliorer encore la qualité et la rapidité des prises en charge.
Qu’en est-il du financement ?
Nous faisons face aux mêmes contraintes budgétaires que l’ensemble des établissements publics de santé en France. Toutefois, notre situation est encore plus particulière du fait du statut spécifique de Saint-Pierre-et-Miquelon. N’étant rattaché à aucune région, le territoire ne bénéficie pas des enveloppes habituellement allouées aux Agences Régionales de Santé (ARS). Cela rend le montage financier des projets plus complexe, mais ils restent réalisables grâce au recours à l’emprunt lorsque cela s’avère nécessaire.
Le mot de la fin ?
Face aux enjeux spécifiques de Saint-Pierre-et-Miquelon, et plus largement de l’Outre-mer, il est essentiel de renforcer les partenariats avec d’autres établissements de santé. Le recours aux nouvelles technologies constitue également un levier incontournable pour améliorer l’accès aux soins et garantir une prise en charge de qualité, au plus près des patients. Comme partout en France, nous devons également poursuivre l’évolution vers une médecine plus ambulatoire, en particulier pour la prise en charge gériatrique. Enfin, la prévention doit devenir une priorité stratégique. Mais elle ne peut être pensée de manière uniforme : les messages doivent être adaptés aux réalités locales. On ne parle pas de santé publique de la même manière à Paris, à Saint-Pierre-et-Miquelon, à Futuna ou en Guyane. Pour être efficaces, les actions de prévention doivent s’ancrer dans les spécificités culturelles, sociales et géographiques de chaque territoire.
> Article paru dans Hospitalia #69, édition de mai 2025, à lire ici
Patrick Lambruschini, un parcours guidé par la passion des Outre-Mer
Directeur général du centre hospitalier François Dunan de Saint-Pierre-et-Miquelon depuis le 8 janvier 2020, Patrick Lambruschini est un fin connaisseur des territoires ultramarins. Diplômé de l’École des hautes études en santé publique (EHESP), ce breton originaire du Finistère débute sa carrière comme attaché de direction à la Croix-Rouge française. Il prend en 2002 la direction du centre médico-chirurgical de Kourou, en Guyane, avant d’exercer au centre hospitalier de Cayenne de 2003 à 2006. Il rejoint ensuite le CHU de Pointe-à-Pitre, en Guadeloupe, où il restera pendant six ans. De retour en métropole en 2012, il s’investit dans le secteur médico-social en prenant la tête de la Fondation Caisse d’Épargne, devenue aujourd’hui Fondation Partage et Vie, qu’il dirigera de 2014 à 2017.
Animé par une passion intacte pour les Outre-Mer, Patrick Lambruschini s’envole pour Wallis-et-Futuna où il occupe, pendant trois ans, le poste de directeur adjoint de l’agence de santé du territoire. C’est en janvier 2020 qu’il prend officiellement la direction du CH de Saint-Pierre-et-Miquelon, dans un contexte particulier : « L’établissement était sans direction depuis dix mois, et une certification cruciale était à l’horizon », se souvient-il. Il relève le défi avec détermination. « Les établissements ultramarins nous obligent à innover et à nous adapter pour répondre à des réalités locales très diverses », souligne-t-il. Et de préciser : « À Saint-Pierre-et-Miquelon, nous faisons face à des problématiques bien spécifiques : un climat rigoureux, une démographie en recul et un isolement géographique total par rapport au reste du territoire national. Autant d’éléments qui nous différencient d’autres territoires ultramarins, souvent situés en zone tropicale et confrontés à des dynamiques démographiques inverses ».
Directeur général du centre hospitalier François Dunan de Saint-Pierre-et-Miquelon depuis le 8 janvier 2020, Patrick Lambruschini est un fin connaisseur des territoires ultramarins. Diplômé de l’École des hautes études en santé publique (EHESP), ce breton originaire du Finistère débute sa carrière comme attaché de direction à la Croix-Rouge française. Il prend en 2002 la direction du centre médico-chirurgical de Kourou, en Guyane, avant d’exercer au centre hospitalier de Cayenne de 2003 à 2006. Il rejoint ensuite le CHU de Pointe-à-Pitre, en Guadeloupe, où il restera pendant six ans. De retour en métropole en 2012, il s’investit dans le secteur médico-social en prenant la tête de la Fondation Caisse d’Épargne, devenue aujourd’hui Fondation Partage et Vie, qu’il dirigera de 2014 à 2017.
Animé par une passion intacte pour les Outre-Mer, Patrick Lambruschini s’envole pour Wallis-et-Futuna où il occupe, pendant trois ans, le poste de directeur adjoint de l’agence de santé du territoire. C’est en janvier 2020 qu’il prend officiellement la direction du CH de Saint-Pierre-et-Miquelon, dans un contexte particulier : « L’établissement était sans direction depuis dix mois, et une certification cruciale était à l’horizon », se souvient-il. Il relève le défi avec détermination. « Les établissements ultramarins nous obligent à innover et à nous adapter pour répondre à des réalités locales très diverses », souligne-t-il. Et de préciser : « À Saint-Pierre-et-Miquelon, nous faisons face à des problématiques bien spécifiques : un climat rigoureux, une démographie en recul et un isolement géographique total par rapport au reste du territoire national. Autant d’éléments qui nous différencient d’autres territoires ultramarins, souvent situés en zone tropicale et confrontés à des dynamiques démographiques inverses ».